Neuigkeiten und Presseinformationen
Johannes Dietrich neu in die Leibniz-Sozietät aufgenommen
30.06.2025
Die Vereinigung würdigt damit die wissenschaftlichen Leistungen des Bochumer Mediziners.
Johannes W. Dietrich wurde Ende Juni 2025 in die Leibniz-Sozietät der Wissenschaften zu Berlin aufgenommen. Dietrich arbeitet als außerplanmäßiger Professor in der Sektion Diabetologie, Endokrinologie und Stoffwechsel am St. Josef-Hospital, Klinikum der Ruhr-Universität Bochum. Seine Wahl erfolgte aufgrund seiner wissenschaftlichen Beiträge in den Bereichen Hormonstoffwechsel, metabolische Kybernetik, Systemendokrinologie und seltene endokrine Erkrankungen sowie seiner Auszeichnung mit dem Heinz-von-Foerster-Preis der Deutschen Gesellschaft für Kybernetik im Jahre 2024.
Die Leibniz-Sozietät geht auf die im Jahre 1700 von Gottfried Wilhelm Leibniz und Daniel Ernst Jablonski begründete „Churfürstliche Brandenburgische Societät der Wissenschaften“ zurück. Die Vereinigung wurde in der Folgezeit mehrfach umbenannt, zum Beispiel in „Preußische Akademie der Wissenschaften“ und „Akademie der Wissenschaften der DDR“. Seit 1993 heißt sie Leibniz-Sozietät. Sie gehört damit zu den Wissenschaftsvereinigungen mit den weltweit ältesten Wurzeln. Heute ist sie eine interdisziplinäre Gelehrtengesellschaft, in der Wissenschaftlerinnen und Wissenschaftler aus den Natur-, Sozial-, Geistes- und Technikwissenschaften zusammenarbeiten.
„Die Sozietät hat weltweit nur etwa 300 Mitglieder“, erklärt Johannes Dietrich. „Man kann sich nicht um eine Mitgliedschaft bewerben. Die Aufnahme erfolgt durch Kooptation, das heißt Wahl durch das Plenum in geheimer Abstimmung auf Vorschlag von zwei Mitgliedern. Laut Satzung werden nur Persönlichkeiten aufgenommen, die auf ihrem Fachgebiet hervorragende wissenschaftliche Leistungen erbringen.“
–> Pressemitteilung der Ruhr-Universität Bochum
–> Bericht der Leibniz-Sozietät der Wissenschaften über den Leibniz-Tag 2025

Johannes Dietrich erhält Heinz-von-Foerster-Preis
19.04.2024
Die Deutsche Gesellschaft für Kybernetik, Informations- und Systemtheorie würdigt damit die wissenschaftlichen Leistungen des Bochumer Mediziners.
Privatdozent Dr. Johannes Dietrich hat Mitte April 2024 in Berlin den Heinz-von-Foerster-Preis erhalten. Die Deutsche Gesellschaft für Kybernetik, Informations- und Systemtheorie würdigt damit zusammen mit der Leibniz-Sozietät der Wissenschaften seine „herausragenden Leistungen auf der Grundlage kybernetischen Denkens und Anwendung kybernetischer Modelle und Verfahren“. Johannes Dietrich arbeitet in der Sektion Diabetologie, Endokrinologie und Stoffwechsel am St. Josef-Hospital, Klinikum der Ruhr-Universität Bochum. Zusammen mit ihm wurde Prof. Dr. Peter Fleissner aus Wien ausgezeichnet.
Aus der Laudatio
Mit dem Heinz-von-Foerster-Preis werden seit 1999 herausragende Leistungen in unterschiedlichen Gebieten auf der Grundlage kybernetischen Denkens unter Anwendung kybernetischer Modelle und Verfahren gewürdigt. „Bei den Überlegungen, Sie mit dem Preis auszuzeichnen, ging es also nicht nur um Ihre wissenschaftliche Arbeit“, heißt es in der Laudatio auf Johannes Dietrich, „sondern vielmehr auch um die praktische Anwendung in den Kliniken an und mit Ihren Patienten auf der Basis Ihrer erworbenen theoretischen Erkenntnisse. […] Und insbesondere im Bereich der Kybernetik der Biomedizin bzw. der Medizin haben Sie sich als unser heutiger Preisträger auch nach Auffassung der Jury in besonderer Weise engagiert und verdient gemacht.“

Diabetes einfach und sicher früh berechnen
19.01.2024
Mit mathematischer Modellierung könnte eine einfache Blutprobe besser sein als ein komplexer Test.
Diabetes wird häufig erst dann erkannt, wenn die Krankheit schon Organe oder Nerven geschädigt hat. Das liegt unter anderem daran, dass die Diagnostik im Frühstadium aufwändig und schwierig ist. Ein internationales Team von Forschenden um Privatdozent Dr. Johannes Dietrich aus der Medizinischen Klinik I der Ruhr-Universität Bochum im St. Josef Hospital hat belegt, dass eine mathematische Berechnung, die auf nur zwei Werten einer Blutprobe beruht, eine sichere und günstige Diagnostik des Diabetes im Frühstadium ermöglicht. Die Forschenden berichten in der Zeitschrift Journal of Diabetes vom 2. Januar 2024.
Diabetes bleibt oft lange unerkannt
„30 Prozent aller Menschen, die an Diabetes leiden, haben bisher keine Diagnose und erhalten entsprechend auch keine Behandlung“, unterstreicht Johannes Dietrich. Das liegt unter anderem daran, dass es nicht einfach ist, die Erkrankung in einem frühen Stadium zu erkennen. „Der Diabetes beginnt schleichend, und unsere diagnostischen Möglichkeiten sind einerseits nicht sensitiv genug, um ihn zu erkennen, andererseits aber auch nicht spezifisch genug, sodass es auch falsch positive Ergebnisse gibt“, erklärt Dietrich.
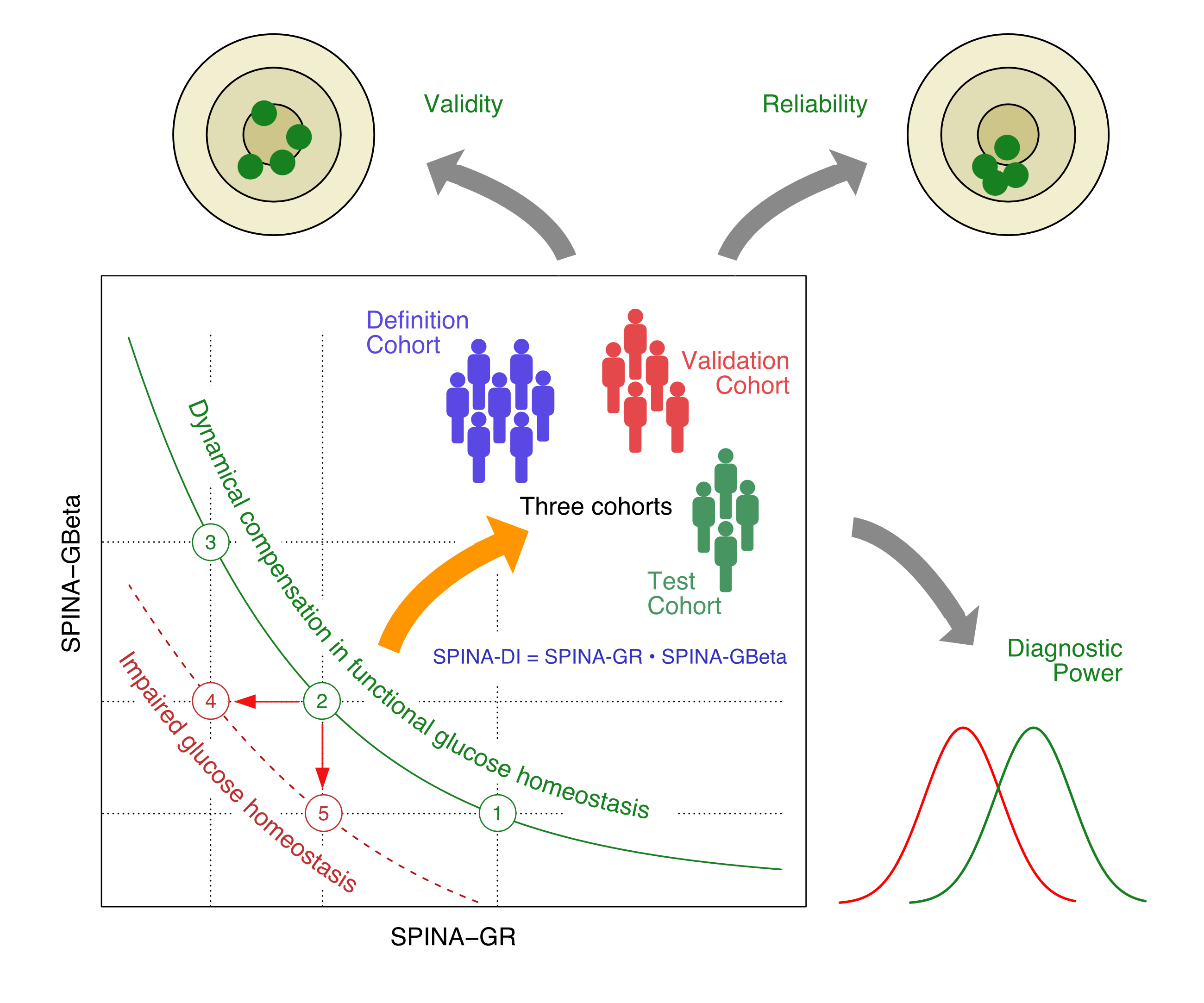
Gemeinsam mit seinen Kolleginnen und Kollegen aus Deutschland, Indien, Singapur und Großbritannien hat er eine neue Methode untersucht, um Diabetes früh zu erkennen. Die Methode namens SPINA Carb basiert auf mathematischen Modellierungen. Notwendig ist dazu nur eine Blutprobe, die entnommen wird, wenn die zu testende Person morgens noch nüchtern ist. Zwei darin gemessene Werte sind von Bedeutung: der Insulinwert und der Glukosewert. „Wir setzen diese Werte in eine Gleichung ein, die den Regelkreis des Körpers für den Zuckerstoffwechsel beschreibt, und lösen sie nach einer bestimmten Variablen auf“, erläutert Johannes Dietrich. Das Ergebnis ist ein sogenannter statischer Dispositionsindex (SPINA-DI).
Zuverlässiger als andere Marker
In Computersimulationen konnte das Forschungsteam belegen, dass der neue Parameter eine Theorie bestätigt, nach der bei Personen mit metabolischem Syndrom die Insulinresistenz dadurch kompensiert wird, dass die Betazellen der Bauchspeicheldrüse ihre Aktivität verstärken. Eine nachfolgende Untersuchung bei drei Gruppen von Versuchspersonen aus den USA, Deutschland und Indien unterstützte diese Annahme. „In allen drei Gruppen haben wir sehen können, dass der berechnete SPINA-DI mit wichtigen Anzeichen für die Stoffwechselfunktion korreliert, zum Beispiel mit der Antwort auf einen oralen Glukose-Toleranztest“, berichtet Johannes Dietrich. SPINA-DI war außerdem zuverlässiger als andere berechnete Marker des Glukosestoffwechsels und erlaubte eine trennschärfere Diagnose.
„Die neue Methode ist nicht nur kostengünstig, sondern auch präzise und zuverlässig“, so das Autorenteam. „Er könnte aufwändigere etablierte Methoden ergänzen und in vielen Fällen auch ersetzen.“
Originalveröffentlichung
Johannes W. Dietrich, Assjana Abood, Riddhi Dasgupta, Shajith Anoop, Felix K. Jebasingh, R. Spurgeon, Nihal Thomas, Bernhard O. Boehm: A Novel Simple Disposition Index (SPINA-DI) From Fasting Insulin and Glucose Concentration As a Robust Measure of Carbohydrate Homeostasis, Journal of Diabetes. PMID: 38169110. DOI:10.1111/1753-0407.13525
Der Kampf gegen Diabetes mellitus ist kein leichter, aber ein lohnenswerter Kampf
14.11.2022
Diabetes Mellitus, und da vor allem Typ 2-Variante, zählt zu den am meisten verbreiteten Volkskrankheiten. Die Ursachen, die Symptome und gesundheitlichen Folgeschäden sowie die Linderungs- und Therapie-Möglichkeiten kennen hingegen nur wenige. Das Diabetes-Zentrum des Katholischen Klinikums Bochums möchte hier mit zahlreichen Maßnahmen gegensteuern. So arbeiten Abteilungsleiter PD Johannes W. Dietrich und sein Team an mehreren medizinisch-technischen Innovationen und entwickeln zugleich Infomaßnahmen für die Patienten. So hat, auch vor dem Hintergrund des Welt-Diabetes-Tages am 14. November, Fachärztin Christina Sieger einen leicht verständlichen Fragebogen entwickelt (Bild). Die Fragen sollen den Ärzten, Pflegekräften und Therapeuten jeweils individuelle Einblicke vor allem in psychische Belastungen, in Motivationshaltungen sowie die Akzeptanz und Verarbeitung der Erkrankung geben.
Zitat: „All unsere Patienten sollen sich verstanden und ernst genommen fühlen. Wir machen regelmäßig die Erfahrung, dass Patienten, die den Diabetes gut verstehen und diesen annehmen auf Dauer gesünder unterwegs sind und ihr Leben insgesamt besser meistern. Denn aufgeklärte und gestärkte Patienten tun schon viel selbst dazu, um ihre Lebensqualität zu verbessern und halten Therapie-Kriterien konsequenter ein.“
Parallel dazu arbeitet die Diabetes-Abteilung an spannenden Innovationen wie z.B. einer kontinuierlichen, präzisen und schonenden Blutzuckermessung in Verbindung mit einer automatischen Insulin-Pumpe. Diese und einige wissenschaftliche Projekte haben alle einen gemeinsamen Zweck: Sie sollen die Risiken von chronischen Stoffwechsel-Störungen deutlich minimieren. Mehr Informationen finden Interessierte im Netz unter endokrinologie.org

Leichte Schilddrüsenstörungen können schwere Herzprobleme machen
24.10.2022
Eine systematische Auswertung von 32 Studien mit 1,3 Millionen Teilnehmenden deckt neue Zusammenhänge auf.
Dass schwere Überfunktionen der Schilddrüse zu Störungen des Herzrhythmus und dadurch zum plötzlichen Herztod führen können, weiß man seit mehr als 200 Jahren. Welches Risiko mit nur leichten Über- oder Unterfunktionen einhergeht, war aber bisher unklar. Eine systematische Auswertung von 32 Studien mit 1,3 Millionen Teilnehmenden zeigt: Schon leichte Abweichungen der Schilddrüsenfunktion können das Risiko für schwere Herz-Kreislauf-Erkrankungen erhöhen. „Das stellt unser Verständnis der Wechselwirkung zwischen Schilddrüse und Herz auf eine neue Grundlage und weist den Weg zu einer personalisierten Vorsorge“, so Privatdozent Dr. Johannes Dietrich von der Medizinischen Klinik im St. Josef-Hospital, Klinikum der Ruhr-Universität Bochum (RUB). Die Forschenden haben ihre Arbeit in der Zeitschrift „Frontiers in Cardiovascular Medicine“ vom 15. August 2022 veröffentlicht.
Für die Arbeit kooperierten die Herz- und Hormonforscher der RUB mit dem Tan Tock Seng Hospital, der Lee Kong Chian School of Medicine und der Duke-NUS Medical School in Singapur.
Wie umgehen mit leichten Schilddrüsenstörungen?
Manifeste Funktionsstörungen der Schilddrüse gelten heute als etablierte Risikofaktoren für schwere Erkrankungen des Herz-Kreislaufsystems. Allerdings blieb die Situation bei leichten Funktionsstörungen der Schilddrüse bislang unklar. „Während in einigen Studien bereits minimale Erhöhungen von Schilddrüsenhormonen, selbst normale Konzentrationen innerhalb des Referenzbereichs für Gesunde, mit einem erhöhten Risiko für den plötzlichen Herztod einhergingen, konnten andere Studien keinen eindeutigen Zusammenhang finden“, erläutert Johannes Dietrich. Es war daher umstritten, wie man mit frühen Über- und Unterfunktionen der Schilddrüse – sogenannten latenten Hyper- und Hypothyreosen – umgehen sollte.
Um mehr Überblick zu gewinnen, erstellte das internationale Team eine systematische Übersichtsarbeit über 32 Studien zu diesem Thema. In einer zusammengefassten statistischen Beurteilung mit nachgeschalteter Meta-Analyse fanden die Forschenden heraus, dass sowohl latente Hypothyreosen als auch latente Hyperthyreosen das Risiko für einen Herztod voraussagen. Darüber hinaus standen die Konzentrationen des freien Schilddrüsenhormons T4 (FT4) mit der Wahrscheinlichkeit für einen Herztod und andere kardiovaskuläre Ereignisse in Zusammenhang.
Zwei verschiedene Muster
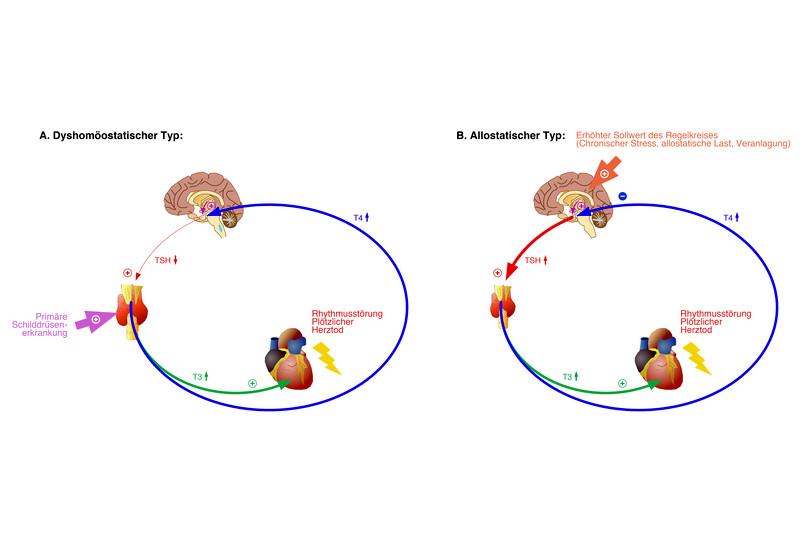
„Die Ergebnisse sprechen für ein mit der FT4-Konzentration kontinuierlich ansteigendes Herz-Kreislauf-Risiko, aber für einen komplexen U-förmigen Zusammenhang mit der Konzentration des Steuerhormons TSH“, erklärt Johannes Dietrich. Dieser Konstellation liegen wahrscheinlich zwei unterschiedliche Muster der schilddrüsenvermittelten Herzrhythmusstörung zugrunde.
Bei einer Form („dyshomöostatischer Typ“) liegt eine Erkrankung der Schilddrüse vor, die direkt zu einer hohen Schilddrüsenhormonkonzentration führt und darüber das Herz-Kreislauf-Risiko erhöht. Bei der anderen Form („allostatischer Typ“) wird durch genetische Faktoren, chronischen Stress und psychische Belastung der Sollwert des Regelkreises zwischen Hirnanhangsdrüse und Schilddrüse erhöht, sodass über die damit indirekt erhöhte FT4-Konzentration ebenfalls Rhythmusstörungen begünstigt werden.
Individuell vorsorgen und behandeln
„Die Ergebnisse der Studie könnten einen Weg zu einer personalisierten Präventionsstrategie für kardiovaskuläre Erkrankungen weisen“, so die Autoren. „Darüber hinaus könnte die Schilddrüsenfunktion bei bereits bestehender Herzrhythmusstörung künftig als Biomarker für den jeweiligen Entstehungsmechanismus dienen und helfen, eine individuell optimierte medikamentöse Therapie auszuwählen.“
Originalveröffentlichung
Patrick Müller, Melvin Khee-Shing Leow, Johannes W. Dietrich: Minor perturbations of thyroid homeostasis and major cardiovascular endpoints – physiological mechanisms and clinical evidence, in: Frontiers in Cardiovascular Medicine, 2022. PMID: 36046184. DOI: 10.3389/fcvm.2022.942971
 Johannes W. Dietrich arbeitet in der Sektion Diabetologie, Endokrinologie und Stoffwechsel der Medizinischen Klinik I im RUB-Klinikum St. Josef-Hospital.
Johannes W. Dietrich arbeitet in der Sektion Diabetologie, Endokrinologie und Stoffwechsel der Medizinischen Klinik I im RUB-Klinikum St. Josef-Hospital.
 Melvin Khee Shing Leow arbeitet in der Abteilung für Endokrinologie des Tan Tock Seng Hospital in Singapur.
Melvin Khee Shing Leow arbeitet in der Abteilung für Endokrinologie des Tan Tock Seng Hospital in Singapur.
 Patrick Müller arbeitet am Klinikum Vest, einem akademischen Lehrkrankenhaus der Medizinischen Fakultät der RUB.
Patrick Müller arbeitet am Klinikum Vest, einem akademischen Lehrkrankenhaus der Medizinischen Fakultät der RUB.
Große Ehre für einen Pionier der Diabetologie
20.09.2022
Prof. Michael Nauck erhält in Stockholm die Claude-Bernard-Medaille
40 Jahre und damit fast sein gesamtes Berufsleben hat sich Prof. Michael Nauck in den Dienst der Diabetes-Behandlung und vor allem der Forschung gestellt. Mit großem Erfolg: Das von ihm maßgeblich mitentwickelte Therapieprinzip der sog. GLP-1-Rezeptor-Agonisten hat der Diabetes-Therapie zu einem Quantensprung verholfen und international schon Millionen von Patienten mit Diabetes Typ 2 geholfen.
Dafür wird der Leiter der klinischen Forschung Diabetes im St. Josef-Hospital (Klinikum der Ruhr-Universität Bochum) von der European Association for the Study of Diabetes (EASD) am heutigen Dienstag, 20. September, mit der Claude-Bernard-Medaille geehrt, der höchsten Auszeichnung, die in dieser medizinischen Disziplin für innovative Forschung zu vergeben ist. Parallel dazu findet traditionell ein Vortrag („lecture“) zum Thema statt, den Michael Nauck in Stockholm vor prominentem internationalem Publikum halten wird. In Fachkreisen gilt er als ein Pionier der Diabetologie.
GLP-1-Rezeptor-Agonisten haben gegenüber dem herkömmlichen Insulin und weiteren Medikamenten erhebliche Vorteile. Sie verhindern die sonst übliche und von den Patienten gefürchtete Gewichtszunahme - im Gegenteil: Die Patienten nehmen deutlich ab und empfinden dies als riesige Erleichterung. Je nach Präparat sind es drei bis zwölf Kilo, mitunter mehr als zwanzig.
Gefährliche Unterzuckerungen sind nahezu ausgeschlossen. Signifikant sinkt ferner das Risiko kardiovaskulärer Folgeerkrankungen wie Schlaganfall und Herzinfarkt, die bei Diabetes vermehrt vorkommen und eine häufige Todesursache sind. „Für Patienten mit solchen Risiken, die vielleicht sogar schon einen Schlaganfall bzw. Herzinfarkt erleiden mussten, ist der Einsatz von GLP-1-Rezeptor-Agonisten nach den ärztlichen Leitlinien heute fast verpflichtend“, sagt Michael Nauck.
GLP-1-Medikamente wirken nicht wie das vor rund 100 Jahren erfundene Insulin, sondern ähnlich wie Hormone aus dem Dünndarm (Inkretine), die die körpereigene Insulinproduktion anregen. Anders als bei Insulin, für das bei jedem Patienten individuell mit viel Aufwand die passende Dosierung gefunden werden muss, gibt es bei GLP-1-Rezeptor-Agonisten eine Standarddosierung. Eine Spritze pro Woche reicht heute meistens aus. Inzwischen wird daran gearbeitet, das Medikament auch als Tablette einzunehmen. Weitere Forschungen beziehen sich auf Nachfolgesubstanzen, die auch über einen zweiten Hormonrezeptor wirken. Nach ersten Studien sinkt das Körpergewicht dort noch viel stärker.
Und die Dynamik hält weiter an. „Ich bin erstaunt, welches Entwicklungspotenzial das Therapieprinzip GLP-1 bewiesen hat, wodurch unseren Patienten mit Typ 2 Diabetes alle zwei bis drei Jahre Präparate mit immer noch deutlich stärkerer Wirkung auf Stoffwechselkontrolle und Körpergewicht zur Verfügung stehen“, betont Prof. Nauck. „Das lässt auch für die Zukunft weitere erhebliche Fortschritte erwarten.“

KKB weitet Diabetologie in Bochum und Hattingen aus
09.02.2022
Neuer Schwerpunkt für Hormonerkrankungen an beiden Standorten
Das Katholische Klinikum Bochum (KKB) erweitert seine Diabetologie in der Klinik Blankenstein (Hattingen) sowie im St. Josef-Hospital Bochum um einen neuen endokrinologischen Schwerpunkt zur Behandlung von hormonellen Erkrankungen. Dazu zählen vor allem Erkrankungen der Schilddrüse sowie Osteoporose. Auch Bluthochdruck kann hormonell bedingt sein. „Dies sind große Volkskrankheiten, die zusammen mehr als zehn Prozent der Bevölkerung betreffen“, sagt Priv. Doz. Dr. Johannes Dietrich, Leitender Arzt der Sektion Diabetologie, Endokrinologie und Stoffwechsel in der Medizinischen Klinik I (Direktor: Prof. Wolfgang E. Schmidt) des KKB. Am 17. Februar öffnet zudem die neue Diabetes-Ambulanz in Blankenstein.
Auch Diabetes ist eine Hormonerkrankung, und entsprechend ist die Diabetologie ein Teilgebiet der deutlich weiter gefassten Endokrinologie. Viele Diabeteskranke leiden gleichzeitig an einer weiteren Hormonerkrankung, zum Beispiel an der Schilddrüse.
Mit dem neuen Schwerpunkt an beiden Standorten des Diabetes-Zentrums Bochum-Hattingen wird das medizinische Angebot auf universitärem Niveau substanziell ausgeweitet. Dr. Dietrich setzt dabei auch auf eine partnerschaftliche Kooperation mit den niedergelassenen Ärzten.
Obwohl viele Hormonerkrankungen so häufig auftreten, sind die Patienten oftmals schlecht versorgt, da es im Ruhrgebiet, aber auch in Deutschland insgesamt zu wenige Endokrinologen gibt. Bereits seit Jahren warnt die Deutsche Gesellschaft für Endokrinologie vor einem Aussterben dieses wichtigen Fachgebiets. Bundesweit wurden zahlreiche endokrinologische Einrichtungen geschlossen und mehrere universitäre Lehrstühle aufgegeben. Nach Berechnungen der Fachgesellschaft kommen auf einen Endokrinologen statistisch mittlerweile mehr als 400.000 Einwohner.
Der Bedarf ist also groß. Bereits jetzt werden die ersten Patienten sowohl in Bochum als auch in Blankenstein stationär behandelt. Im Frühjahr soll in Blankenstein zusätzlich zur Diabetes-Ambulanz eine Endokrinologische Ambulanz eröffnet werden.